作者:董德左 北京大学肿瘤医院 主治医师
审核:王维虎 北京大学肿瘤医院 主任医师
放射治疗是胃癌重要的局部治疗手段,靶区的确定直接关系到治疗效果与患者安全。许多患者也很好奇,靶区是如何确定的,为何要耗费数日甚至数周时间。下面,我们从靶区确定的流程、术后放疗的价值等方面为大家讲解胃癌放疗的知识。
一、勾画靶区前的准备工作:全方位评估
精准定义靶区前,医生需要先对患者进行全面评估,并且需要通过医院多学科综合治疗团队会诊,结合患者身体状况、病变局限程度,确定是否需要进行术前或术后放疗,明确治疗方向的原则。
随后,放疗专科医生会检查患者的血象、肝功能等指标,确定患者是否能耐受放疗。
同时,还需结合胃癌局部的影像检查,例如CT、核磁等,以及胃镜结果,明确可见病变的位置;并根据病变部位、病理类型,分析当前或未来可能出现亚临床病变或淋巴结转移的区域,为靶区确定做好铺垫。
二、如何确定放疗靶区:逐步外扩的三部曲
胃癌放疗靶区的确定并非一步到位,而是通过“大体肿瘤体积—临床靶体积—计划靶体积”三个层面逐步外扩,最终实现精准治疗。
第一步:确定大体肿瘤体积
大体肿瘤体积指的是通过影像学能直接观察到的病变范围。医生会借助层厚为3-5毫米的CT扫描图像,逐层勾画出病变区域,其中既包括胃癌原发病灶,也涵盖转移的淋巴结。
第二步:扩展为临床靶体积
恶性肿瘤具有“浸润扩散”的特性,在大体肿瘤之外,可能存在肉眼和影像都无法发现的亚临床病变,这些潜藏的肿瘤细胞若不清除,极易导致复发。因此,医生会在大体肿瘤体积的基础上,为原发肿瘤扩大一个边界,同时根据淋巴结引流区域,共同构成临床靶体积。
第三步:进一步扩展为计划靶体积
放疗需分次进行,而治疗过程中存在诸多“变量”,例如患者每次治疗的体位可能有细微差异,胃作为空腔器官,会随蠕动改变位置。为应对这些变量,医生会在临床靶体积的基础上再扩大一个范围,形成计划靶体积,保证射线能精准命中肿瘤区域。
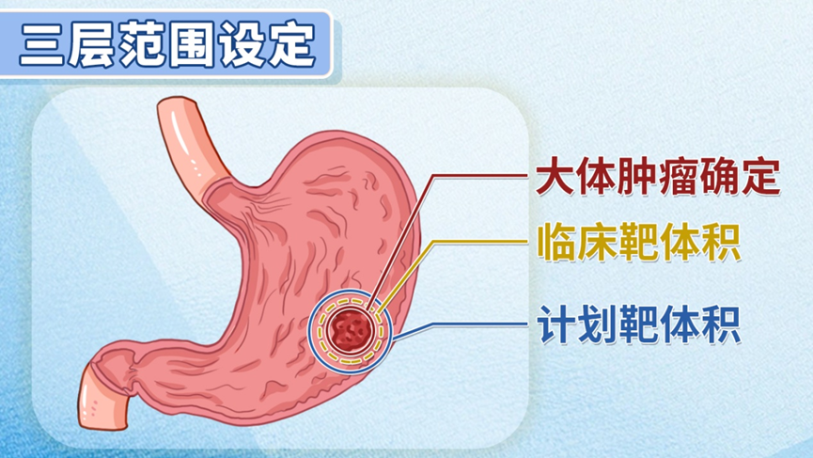
图1 原创版权图片,不授权转载
值得注意的是,靶区勾画并非只关注肿瘤。医生会同时逐层勾画出十二指肠、小肠、结肠、脊髓、双侧肾脏等正常组织,形成完整的靶区勾画过程。
三、靶区需多环节审核,兼顾规范与个体
为确保靶区勾画的准确性,医院会建立严格的审核流程,兼顾诊疗规范与个体差异。以笔者所在的北京大学肿瘤医院为例,放疗团队会按照“分层审核”开展工作:
先由经过专业训练的住院医师完成初步靶区勾画;
再由主治医师对初步勾画结果进行修改、完善;
最后由主任医师或教授级别的医生进行最终审核,若遇到疑难病例,还会组织全科会诊,针对肿瘤范围、淋巴结是否转移等个体化问题展开集体讨论。
在整个靶区确定过程中,医生会严格遵循国内外胃癌放疗诊疗共识、临床实践经验及相关研究结论,确保方案符合规范;在规范的基础上,还要考虑个体化差异,比如身高、体重不同会导致胃的外形有区别,这些细节都会纳入计划优化,最终实现“规范框架下的个体化方案”,在提升疗效的同时减轻毒副作用。
四、一些胃癌患者为何要进行术后放疗
对于部分胃癌患者,术后放疗是重要的治疗手段,通过提高原发肿瘤部位及淋巴结区域的局部控制率,防止这些区域再次出现肿瘤复发,进而为患者带来生存获益。
这一结论并非主观判断,而是有严谨的临床研究支撑。上世纪90年代,美国开展了一项针对胃癌术后放疗的随机分组研究:研究团队先通过统计学计算确定所需病例数,确保两组患者在病期早晚、年龄、性别、病理类型等基本情况上保持一致;随后将患者分为两组,一组仅接受标准手术治疗,另一组在术后加做同步放化疗;最终结果显示,术后同步放化疗组患者的三年生存率明显更高,从单纯手术组的41%提升至50%。

图2 原创版权图片,不授权转载
需要指出的是,近些年也有研究显示,在现代外科技术下,切缘及淋巴结清扫均达要求的胃癌手术患者,术后放化疗相比单纯化疗未带来生存获益,但是仍有部分高危患者(例如淋巴结转移比例高)有潜力从术后放疗获益,这也体现了个体化和精准治疗,总之胃癌患者术后放疗是否获益需要专业医生的判断。








 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国