|
20年奋战抗生素耐药难题,结核病新药能否打破僵局?返朴 2019-09-19 |
2019年8月14日,美国FDA宣布,批准结核病新药pretomanid上市,与贝达喹啉(bedaquiline)和利奈唑胺(linezolid)联用,三管齐下,以三种不同的方式同时攻击那些已经对一线抗结核药产生耐药性的结核杆菌,治疗特定高度耐药肺结核患者。
撰文 |菜菜
结核病是由结核杆菌(mycobacterium tuberculosis)引起的传染性疾病,属于飞沫传播:结核杆菌会在患者打喷嚏、咳嗽或说话时通过飞沫(aerosol droplet)散播,感染给健康人,等到结核杆菌突破免疫系统的抑制,在人体内繁殖生长时,就会使人生病,常常会造成肺部感染(俗称肺结核)。
结核病
结核病(Tuberculosis,又称TB)为结核杆菌感染引起的疾病,在古代史中就有记载。结核通常造成肺部感染,也会感染身体的其他部分。大多数感染者没有症状,此型态感染称为潜伏结核感染。如果此时没有适当治疗,10%的潜伏感染患者会恶化为开放性结核病(Active tuberculosis),致死率为 50%。结核病属于飞沫传染性疾病。即,病原体会借由开放性结核患者咳嗽、打喷嚏,或说话过程中所产生的飞沫散布;而潜伏性结核病患者则不会散布疾病。
结核病的典型症状包含慢性咳嗽、咳血、发烧、夜间盗汗,以及体重减轻。感染其他器官则可能导致其他症状。通过筛检高风险者、早期诊断和治疗,以及接种卡介苗等方法可预防肺结核。治疗则需要搭配不同的抗生素组合,使用一段时间,但近年具有抗生素抗药性的结核杆菌(MDR-TB)日益增加。
世界上大约有三分之一的人口患有无法传染的潜伏性结核病。全球每年大约有1%的人口新感染该病,2014年全球有960万名开放性结核病患者,150万例死亡,死亡者当中有95%是来自发展中国家。自2000年起,全球新病例数已逐年下降。在许多亚洲与非洲国家,大约有80%的人肺结核检验结果为阳性,而在美国的人口中约有5-10%的人肺结核检验为阳性。
来源:wikipedia
结核病的历史相当悠久,可追溯至新石器时代,在这悠久历史中的绝大多数时间,结核病都属于无药可医的难治之症,只有三分之一的患者可以在诊断后存活五年以上。哈佛、肖邦、鲁迅、费雯丽、林徽因、冲田总司……这些名人都是结核病的牺牲品。

费雯丽在《乱世佳人》的拍摄中染上了肺结核
直到抗生素出现,人类才有了对付结核病的武器[1]。
首个用于结核病治疗的抗生素是链霉素:由美国科学家Selman Waksman在1943年发现的链霉素, 1945年在动物实验中有效抑制了结核杆菌,1949年被首次用于结核病患者,取得了前所未有的疗效。
但是,结核杆菌会迅速发展出对链霉素的耐药性,也就严重限制了链霉素对结核病的临床应用。
1951年,异烟肼(isoniazid)进入人们的视野,它对结核杆菌的抑制作用大大优于此前的任何抗生素,而且便宜、安全,很快就成为了治疗结核病的一线药物。
但是,结核杆菌很快又出现了对异烟肼的耐药性,单独使用异烟肼来治疗结核病,没法取得好疗效。
于是,人们又开始寻找异烟肼的搭档:1961年发现乙胺丁醇(ethambutol)可用于治疗有异烟肼耐药性的结核病;1966年发现利福平(rifampin)与异烟肼、 乙胺丁醇三药联用,能缩短疗程并改善疗效;1979年发现吡嗪酰胺(pyrazinamide)与异烟肼、利福平三药联用,能进一步缩短疗程和提高治愈率[1]。
如今,异烟肼、利福平、乙胺丁醇和吡嗪酰胺这四大抗生素,依然是结核病一线治疗的核心。还有环丝氨酸(cycloserine)、乙硫异烟胺(ethionamide)、卡那霉素(kanamycin)和卷曲霉素(capreomycin)等抗生素可以用于二线治疗,治疗已经对一线疗法产生耐药性的结核病。
这些抗生素们,可以说是活人无数、功德无量了。
不过,现在每年全球仍然会有接近160万人死于结核病,其中多数是来自发展中国家,而新的耐药性结核的出现,更是给结核病治疗提出了新难题。
耐药变种
由于病人漏服治疗药物,或在治疗周期完成前终止治疗而产生的结核病耐药变种对治疗药物有不同程度的抗药性。对利福平(rifampicin)和异烟肼(isoniazid)等一线药物具抗药性的结核称作“多药抗药性结核”(MDR-TB)。多药抗药性结核中,对全部喹诺酮类药物以及至少对二线治疗结核药物中卡那霉素(kanamycin)、卷曲霉素(capreomycin)和阿米卡霉素之一具有抗药性的结核病称为广泛耐药结核(XDR-TB)。
耐药结核具有死亡率高(MDR-TB死亡率与肺癌类似,XDR-TB更高出很多),传染性低的特点,通常只由普通结核病人治疗不当产生,只有在低免疫人群(如HIV普遍感染)中会出现人与人直接传播。
2012年1月,继伊朗后,在印度也发现12例完全抗药性肺结核病例,当中有10例发生于孟买。
来源:wikipedia
回顾结核病治疗史,耐药性始终是结核病治疗中存在的大难题,好像只有继续发现新的药物,才能继续突破困境。然而,已经很久没有新品种的抗结核药物上市了。根据联合国的预计,如果不采取措施,到2050年,每年死于结核的人数可能会达到一千万(http://t.cn/AiHQKEtA)。
好在,经过了漫长的空窗期,前不久,结核病治疗又出现了新的希望:FDA在2019年8月14日批准了一个耐药性结核病的新疗法,在贝达喹啉和利奈唑胺这两种已有的抗生素的基础上,加入了一个新药pretomanid,形成三药联用,三管齐下,以三种不同的方式同时向那些已经对一线抗结核药产生耐药性的结核杆菌发起攻击(https://www.fda.gov/news-events/press-announcements/fda-approves-new-drug-treatment-resistant-forms-tuberculosis-affects-lungs)。

在针对广泛耐药结核(extensively drug-resistant TB)的临床试验中,这个三管齐下的疗法疗程短、疗效好,有接近90%的患者在用药六个月后痊愈,大大优于现行的其它疗法。
另外,由于这三个药的作用机制各不相同,从理论上说,结核杆菌对它们产生耐药性的概率也会大大降低。
预计今后每年将会有七万五千名结核病患者获益,这些患者多数来自印度、中国、印度尼西亚、南非和尼日利亚(https://www.apnews.com/d1df70cf5dcc41cf9932d6be0a65ee5f)。
为什么隔了几十年才能有新药来治结核病呢?
因为药物开发,可以说是个“万里挑一”的长线过程,没有什么捷径。
什么叫做“万里挑一”?曾任美国国立精神卫生研究院(National Institute of Mental Health)院长的Thomas Insel在2012年曾经用过这张示意图:大约一万个预备药物中,能通过筛选、被挑出来做临床前细胞和动物试验、再推向临床试验的,大概只有250个;而这250个药当中,能得到临床试验好数据、进入FDA审核流程的,可能只有5个;最后能获得批准的,说不定只有一个。
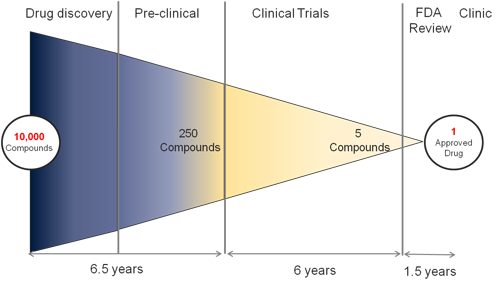
一个成功的新药,从最初的研发到获得批准,平均花费15年时间、20亿美元的投入,还伴随着超过95%的失败率(https://www.nimh.nih.gov/about/directors/thomas-insel/blog/2012/experimental-medicine.shtml)。
可恨这个过程没有捷径可走,唯有万里长征。
但是,抗生素通常都比较便宜,服药周期也比较短,常常不过是服用几天或者几个星期。即使开发出了新的有效的抗生素,制药公司也很难从中获利。
最近有个例子,Achaogen公司去年刚拼出个新抗生素获得FDA批准上市,一年之后就公司破产了。万里长征人未还,令人唏嘘(https://www.biopharmadive.com/news/achaogen-files-for-bankruptcy-protection-seeks-asset-sale/552737/)。
因此,制药公司们对于开发新抗生素的积极性并不高。
“高投入、低回报”,可以说是抗生素开发最大的瓶颈之一。
但是,在各种细菌耐药性频出的今天,如果不积极开发新抗生素,未来是不是会出现无药可用的大危机?这好像也并不是天方夜谭呢。
要如何在危机到来之前突破僵局?在2019年8月8日的《新英格兰医学》(NEJM)杂志上,就有一些专家学者发表了意见文章,认为依靠制药公司开发抗生素的传统模式已经崩坏了,建议由非营利性机构来担起抗生素开发的重任[2]。
刚刚获批的结核病新药pretomanid就是非营利性机构担纲抗生素开发的一个最好的例子:pretomanid不是由制药公司开发的,而是由一家叫做结核病联盟(TB Alliance,https://www.tballiance.org/)的非营利性组织主持开发的。
结核病联盟成立于2000年,资金主要来自于世界各国的一些基金会、机构的捐款,在全球范围内寻找和开发结核病治疗的新方案,希望能够推进该领域的发展,减少结核病。
他们开发的pretomanid这个药,缘起于2000年的一篇Nature论文:在一项研究中,一组美国科学家筛选出了一个叫做PA-824的分子,能有效地抑制结核杆菌的蛋白质及细胞壁脂质合成,从而起到杀菌作用。这个分子不但对活跃期的结核杆菌有效,也能杀灭静息期的结核杆菌,同时还表现出了对多重耐药结核杆菌的杀菌活性[3]。

2002年2月,持有PA-824这个分子的Chiron公司把开发药物的许可给了TB Alliance。
TB Alliance随即开展了一系列临床前研究,然后在2005年中开始了评估PA-824单药单剂量的一期临床试验,又在2007年底开始了评估PA-824单药疗效的二期临床试验。
之后,从2010开始,进行了多项PA-824与别的药三药联用的临床试验,评估了至少三种不同组合的疗效。
与此同时,2014年底,PA-824这个药物分子终于得到了现在使用的通用名:pretomanid。
这次pretomanid能获得FDA批准,依据的临床数据,主要来自始于2015年的Nix TB三期临床试验(资料来自https://www.tballiance.org/pathway-potential-new-tb-treatments)。

今年是2019年。
如果算上2000年那篇Nature论文必不可少的前期准备、实验工作和论文撰写,pretomanid这个药物分子从实验台走向临床应用,一路紧锣密鼓,整体来看算是蛮顺利的,中间也至少经过了20年。
哪有什么仙丹妙药?
作者(自我)介绍
菜菜,科学女青年,哈佛医学院讲师。
参考文献
[1] Murray, J. F., Schraufnagel, D. E. & Hopewell, P. C. Treatment of Tuberculosis. A Historical Perspective. Annals of the American Thoracic Society 12, 1749-1759, doi:10.1513/AnnalsATS.201509-632PS (2015).
[2] Nielsen, T. B., Brass, E. P., Gilbert, D. N., Bartlett, J. G. & Spellberg, B. Sustainable Discovery and Development of Antibiotics - Is a Nonprofit Approach the Future? The New England journal of medicine 381, 503-505, doi:10.1056/NEJMp1905589 (2019).
[3] Stover, C. K. et al. A small-molecule nitroimidazopyran drug candidate for the treatment of tuberculosis. Nature 405, 962-966, doi:10.1038/35016103 (2000).
本文为严肃科普媒体《返朴》(微信号:fanpu2019)首发,《返朴》由国际一流科学家和科普专家担任总编及编委。任何媒体转载时须保留《返朴》名称及微信号和作者信息。未经许可,严禁对包括标题在内的任何改动。转载、授权、合作请联系fanpusci@163.com。

责任编辑:王超
 科普中国APP
科普中国APP
 科普中国微信
科普中国微信
 科普中国微博
科普中国微博

最新文章
-
为何太阳系所有行星都在同一平面上旋转?
新浪科技 2021-09-29
-
我国学者揭示早期宇宙星际间重元素起源之谜
中国科学报 2021-09-29
-
比“胖五”更能扛!我国新一代载人运载火箭要来了
科技日报 2021-09-29
-
5G演进已开始,6G研究正进行
光明日报 2021-09-28
-
“早期暗能量”或让宇宙年轻10亿岁
科技日报 2021-09-28
-
5G、大数据、人工智能,看看现代交通的创新元素
新华网 2021-09-28