宫颈癌疫苗到底该不该打?科普中国-科普融合创作与传播 2017-12-25 |
也许你点开这篇文章的唯一目的,就是想知道“宫颈癌疫苗到底要不要打”这一问题的答案。可是科学地讲,这个问题并不能单纯用“要”或者“不要”来回答。反过来,任何简单粗暴地回答“一定要打”或者“不推荐打”的信息来源,你都可以手动再见了,因为就此可以判断出,它们并不具备给出科学建议的能力。既然你看到这里,就多花一点时间了解一下这个问题背后的真相吧,来都来了嘛。
首个在中国大陆上市的4价HPV疫苗“加卫苗”(图片来自网络,外观可能与中国大陆的实际产品有差异)
所以宫颈癌疫苗到底要不要打?请根据下面的陈述选择适合你的一款 (所有性别通用):
普通玩家路线
1、你从各种追逐热点的媒体看到这个话题,之前并不了解“HPV”以及“宫颈癌”,并且很可能在这个话题掉出热搜排行榜之后会迅速忘掉——强烈推荐注射
2、你很注重自己的健康,性接触都有充分的保护措施,定时体检,严格执行每年或者隔年做宫颈细胞涂片检查——如果你能保持健康习惯,那么没必要注射
3、你洁癖禁欲或者清心寡欲,人生此前从未跟他人有过性接触,以后也不准备有——没必要注射
高级玩家路线
你每年或隔年做宫颈细胞涂片检查,发现细胞形态异样则去做HPV检查,如果检测出高危型HPV感染则定期复查——相信你自己会做出合理的判断。
虽然开篇说不能简单回答,你是不是发现答案其实也不难?但是想进阶为高级玩家的话,请参透下面的攻略秘籍。
宫颈癌疫苗:打还是不打?(图片来源于网络)
第一问:HPV是何方妖孽?
泛称的“宫颈癌疫苗”其实是“HPV疫苗”的诨名,可以预防HPV病毒的两个(二价)或者四个(四价)类型造成的感染。HPV全称人类乳头瘤病毒(Human papillomavirus),有多种类型。低危类型的感染表现可以从没有症状到皮肤、生殖器疣;而感染人体后容易引起癌症的一些HPV类型,则被称为高危型,例如HPV16, 18, 31, 45等等。其中HPV16和HPV18 在HPV感染引起的宫颈癌中占了70%,因此这两种也是最先推出的二价疫苗的预防对象。
第二问 :HPV放出宫颈癌大招的概率是多少?
HPV感染和宫颈癌之间的关系可以参照下图:
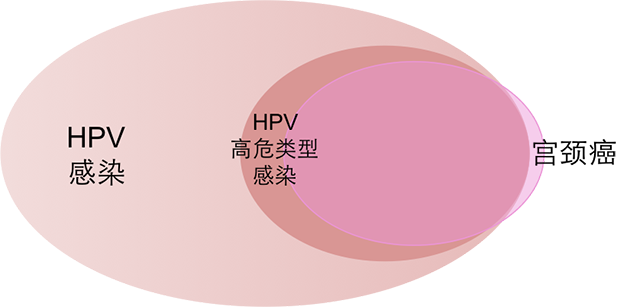
90%以上的宫颈癌是由高危型HPV感染引起的,而宫颈癌在全球女性癌症死亡率中位居第二(第一位是乳腺癌)。但不是所有的高危HPV感染都会导致宫颈癌。事实上,即便被HPV感染,身体健康的成年人也有很大机会凭借自身免疫力将HPV从体内清除出去。但是HPV感染尤其是高危型的感染仍然不可忽视,因为其诱发癌变的可能性仍然存在,并成为了宫颈癌的主要诱因。其实不只是宫颈癌,HPV感染还会引起其他部位的癌症,例如外阴、阴道、肛门、阴茎甚至是口咽。
是的你没看错,男性也可能因为HPV感染而患癌。虽然男性因HPV感染患癌的可能性比女性要低得多,但是既然可以预防,又为何要将自己和伴侣置于风险之中呢?
当然,注射了HPV疫苗不代表得到了宫颈癌豁免权。现在上市的疫苗只能覆盖一部分HPV类型,还有一些稀有的高危类型可以逃脱疫苗的监管。另外,虽然绝大多数宫颈癌都是由HPV感染引起的,但是仍然有少量病例起源于其他诱因。因此,即便是打了疫苗,该做的检查一样不能少。
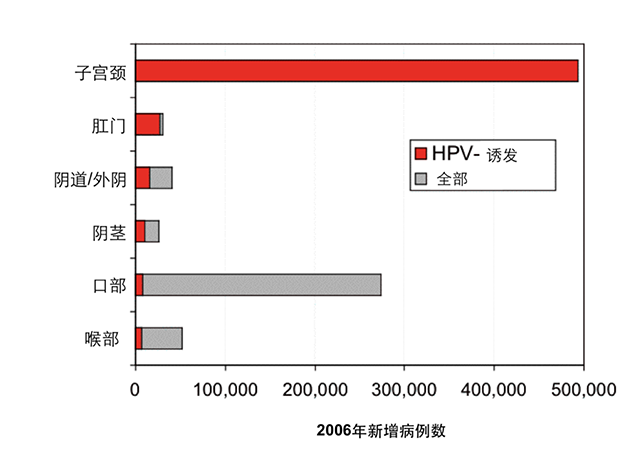
HPV感染在人体各部位诱发癌症比例 (图片来自en.wikipedia.org,有改动)
第三问:HPV是如何危害四方的?
说出来可不是甩锅,HPV通过亲密的皮肤黏膜接触传播。最常见的传播方式是性接触,包括生殖器、肛门和口腔黏膜之间的各种组合方式的接触。这也是上面说的,不与他人发生性接触的人可以不必注射疫苗的原因——他们直接回避了HPV的传播途径。还有一些不那么常见的HPV传播方式,例如,医源性传播和母婴传播等等,同样不容忽视。
但是,从HPV感染到癌症的发生也不是一朝一夕的事情,通常要经历数年到十数年的时间。在癌变早期,如果及时发现进行治疗,可以获得90%以上的五年生存率。
所以说,如果性接触都在严密保护下进行,并定期体检的人群,完全可以通过对感染的监控做到对宫颈癌的预防,而不必承担注射疫苗带来的副作用的风险,即使概率非常之低。

HPV常见的传播方式是性接触(图片来源于网络)
第四问:听说HPV疫苗也是把双刃剑?
HPV疫苗在我国上市之前,葛兰史素克公司研发的HPV疫苗Cervarix在日本引发副作用的新闻引起了各国的关注。
HPV疫苗的接种在美国已经有着多年的历史,作为政府推荐甚至免费提供接种的疫苗之一,其不良反应并未高到需要引起特别重视的程度。然而,当日本政府引进并在全国推广接种之后,日本女性因接种HPV疫苗产生不良反应的情况时有报告,甚至有一些被不良反应严重影响生活的女性将日本政府告上法庭。疫苗生产公司虽然在对这种地域性的高不良反应发生率的现象进行调查,然而并未得出结论。与此同时,日本政府也暂停了对于HPV疫苗的主动推广。
首个获得中国大陆批准的2价HPV疫苗,同时也是在日本引发不良反应的“希瑞适” (图片来自网络)
虽然疫苗的研发、生产过程都受到严格的监控,在上市之前会经历动物实验和多期临床试验的检验,但是由于各人体质的不同,即便是经过多年推广使用的疫苗也无法保证其百分之百的安全性。对于一些如麻疹、脊髓灰质炎等传播途径难以控制的疾病,广泛的疫苗接种对于整个人类群体来说无疑是最优的选择。
然而HPV却有其特殊性,一是传播途径可以控制,二是致病性、致死率并不像麻疹、脊髓灰质炎等病毒一样高。在这样的情况下,疫苗带来不良反应的影响就会被放大。因此,对于定时体检、无性接触的低危人群来说,HPV疫苗的效用就显不出优势。而对于性活跃又做不到定期体检的人群,HPV疫苗无疑是一道抵抗宫颈癌的有效屏障。
附加问:华大基因董事长说了什么引发热议?
近日,华大基因董事长汪建接受的一档采访引起广泛讨论。在记者表述“很多女孩子到美国或者香港去注射这个疫苗”话音未落之时,汪健就迫不及待地申明立场“我反对!”。

采访截图(图片来自网络)
大家注意了,这个表现就正中我们文章最开头说的,“不问情况单纯给出建议”的雷区。在这之后他又表示“五年要重打”以及“外国人的疫苗很多亚型跟中国不一样”,这些都是不正确的观点。
关于有效期,因为疫苗上市时间还比较短,所以对疫苗有效期限的研究也很有限。现有的研究将不小于5年的样本归入“长期”的分组,但是至于疫苗什么时候失效,还有待继续验证。
关于病毒类型,有流行病学研究显示,在中国HPV16和HPV18同样占据诱发宫颈癌HPV感染的70%左右,这一点跟国外的统计数据几乎完全一致。更何况,如果能定期检测固然理想,但是对于无法坚持体检的人群,不注射疫苗无疑会使他们暴露在危险当中。现在中国大陆上市的4价疫苗,虽然各地价格不同,但是完全免疫需要的3针总费用也普遍不到3000元。当然,体检的费用也是不能节省。
结语
HPV疫苗该不该打?相信对于每一个充分了解了这个事情的人,也仍然有许多利弊需要权衡。疫苗产生严重副作用的概率非常之低,HPV感染致癌的概率同样很低,但只要不为零,我们就无法随心所欲地忽略。
因此,虽然我非常想将问题简单化,但是作为一个负责的科普作者,我还是坚信让每一个人在充分了解这个疫苗的基础上做出适合自己的判断、并将科学看待问题的思维方式运用到今后的生活当中,是一件意义重大的事。
参考资料:
1. https://www.cdc.gov/hpv/index.html
2. https://en.wikipedia.org/wiki/Human_papillomavirus_infection
3. https://www.cancer.org/cancer/cervical-cancer/
4. https://en.wikipedia.org/wiki/Cervical_cancer
5. Yvonne Deleré, et al, Dtsch Arztebl Int. 2014 Sep; 111(35-36): 584–591.
责任编辑:科普云
下一篇:夏季养生注意事项
 科普中国APP
科普中国APP
 科普中国微信
科普中国微信
 科普中国微博
科普中国微博

最新文章
-
为何太阳系所有行星都在同一平面上旋转?
新浪科技 2021-09-29
-
我国学者揭示早期宇宙星际间重元素起源之谜
中国科学报 2021-09-29
-
比“胖五”更能扛!我国新一代载人运载火箭要来了
科技日报 2021-09-29
-
5G演进已开始,6G研究正进行
光明日报 2021-09-28
-
“早期暗能量”或让宇宙年轻10亿岁
科技日报 2021-09-28
-
5G、大数据、人工智能,看看现代交通的创新元素
新华网 2021-09-28